انواع صرع
انواع صرع چی میتونه باشه؟
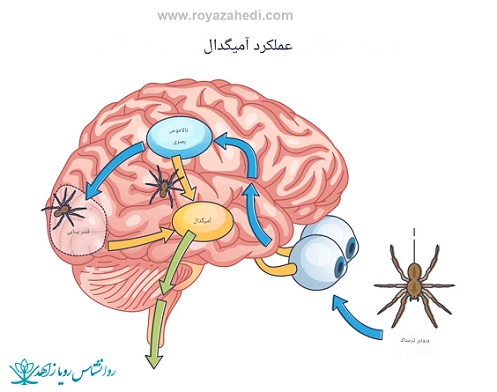
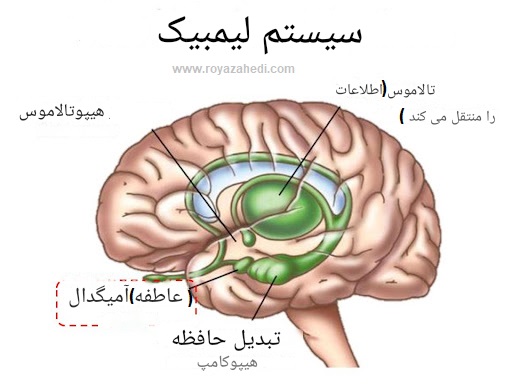
صرع یک اختلال عصبی است که با تشنج های مکرر مشخص می شود که انفجارهای ناگهانی فعالیت الکتریکی در مغز است. این تشنج ها می توانند طیف وسیعی از علائم، از تشنج و از دست دادن هوشیاری تا تغییرات ظریف در رفتار یا احساسات را ایجاد کنند. صرع می تواند دلایل مختلفی مانند استعداد ژنتیکی، آسیب مغزی، عفونت یا سایر بیماری های زمینه ای داشته باشد. درمان معمولاً شامل داروها، تنظیم سبک زندگی و در برخی موارد جراحی است.
این بیماری یک اختلال عصبی شایع است که افراد را در هر سنی در سراسر جهان تحت تاثیر قرار می دهد. تخمین زده می شود که حدود ۵۰ میلیون نفر در سراسر جهان مبتلا به صرع هستند. شیوع صرع در مناطق مختلف متفاوت است و در کشورهای با درآمد پایین و متوسط نرخ بالاتری گزارش شده است.
تاریخچه مختصر تشخیص و درمان صرع:
– در دوران باستان، صرع اغلب به عنوان یک پدیده عرفانی یا ماوراء طبیعی تلقی می شد.
– بقراط، پزشک یونان باستان، از اولین کسانی بود که پیشنهاد کرد صرع یک علت طبیعی دارد و مجازات الهی نیست.
– در طول قرن ها، درک صرع بیشتر شد و منجر به توسعه درمان های مختلف از جمله داروهای سنتی، داروهای ضد صرع، و بعداً مداخلات جراحی و تکنیک های تحریک عصبی شد.
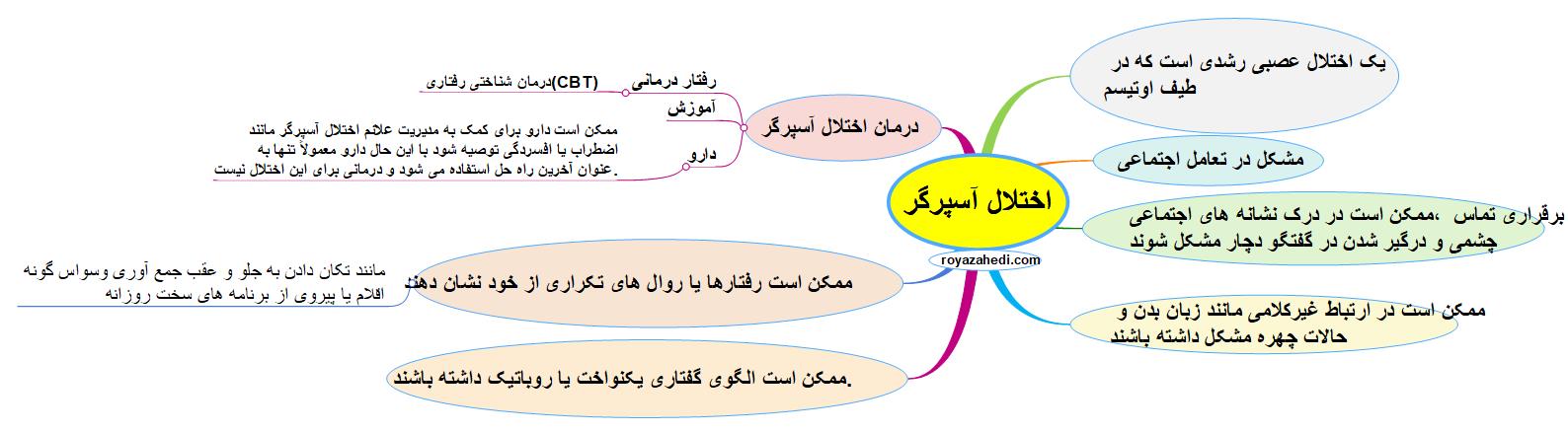
طبقه بندی و انواع صرع:
– **سیستم طبقه بندی ILAE:** لیگ بین المللی علیه صرع، تشنج ها و انواع صرع را بر اساس ویژگی ها و علل زمینه ای آنها دسته بندی می کند.
انواع مختلف صرع:
۱٫ تشنج کانونی:
– تشنج های کانونی ساده: این تشنج ها معمولاً فقط یک قسمت از مغز را تحت تأثیر قرار می دهند که منجر به علائم موضعی مانند سوزن سوزن شدن یا سرگیجه می شود.
– تشنج های کانونی پیچیده: این تشنج ها می توانند هوشیاری را مختل کنند و ممکن است منجر به رفتارهای غیرعادی مانند حرکات تکراری یا گیجی شوند.
۲٫ تشنج عمومی:
– تشنج غیبت: وقفه های کوتاه در هوشیاری اغلب با خیالبافی اشتباه گرفته می شود که در کودکان شایع تر است.
– تشنج تونیک-کلونیک: شامل سفت شدن عضلات (فاز تونیک) و به دنبال آن حرکات تکان دهنده (فاز کلونیک) است که اغلب با از دست دادن هوشیاری همراه است.
– تشنج میوکلونیک: با تکان یا تکان های ناگهانی و کوتاه یک عضله یا گروه عضلانی مشخص می شود.
– تشنج آتونیک: همچنین به عنوان حملات قطره ای شناخته می شود که باعث از دست دادن ناگهانی تون عضلانی می شود و ممکن است منجر به زمین خوردن شود.
🔍 هر نوع صرع با ویژگی های متمایز خود را نشان می دهد و ممکن است نیاز به رویکردهای درمانی مناسب بر اساس علائم و علل زمینه ای فرد داشته باشد. نظارت منظم و مدیریت مناسب برای کمک به افراد مبتلا به صرع ضروری است که زندگی کاملی داشته باشند.
سندرم های صرع:
سندرم های صرع گروهی از اختلالات عصبی هستند که با تشنج های مکرر مشخص می شوند. آنها با انواع صرع تفاوت دارند زیرا مجموعه خاصی از ویژگی ها از جمله سن شروع، انواع تشنج، الگوهای EEG و پیامدها را در بر می گیرند و شرح مفصل تری از این بیماری ارائه می دهند.
سندرم های رایج صرع:
۱٫ صرع غیبت دوران کودکی: در کودکان ۴ تا ۱۰ ساله شایع است که با طلسم های خیره کوتاه یا حرکات ظریف بدن مشخص می شود. به طور معمول در نوجوانی رشد می کند.
۲٫ سندرم لنوکس-گاستوت: شروع در کودکی، شامل انواع تشنج های متعدد مانند تشنج تونیک و تشنج آتونیک است که اغلب با ناتوانی ذهنی همراه است.
۳٫ سندرم دراوت: در سال اول زندگی شروع می شود، اغلب با تب، با انواع مختلف تشنج و تاخیر در رشد شروع می شود.
۴٫ صرع لوب گیجگاهی: شامل تشنج هایی است که از لوب های گیجگاهی مغز منشا می گیرند و اغلب با تشنج های جزئی پیچیده مانند احساس دژاوو همراه هستند.
علل صرع:
عوامل مختلفی میتوانند منجر به صرع شوند، از جمله استعدادهای ژنتیکی که در آن جهشها بر کانالهای یونی مغز تأثیر میگذارند، ضربه مغزی ناشی از آسیبهای سر یا سکته مغزی، عفونتهایی مانند مننژیت یا آنسفالیت که به بافت مغز آسیب میرساند، و اختلالات رشدی که ساختار و عملکرد مغز را تغییر میدهند.
صرع ژنتیکی و اکتسابی:
۱٫ صرع ژنتیکی به دلیل جهشهای ژنتیکی ارثی که بر کانالهای یونی یا سیستمهای انتقالدهنده عصبی در مغز تأثیر میگذارد، رخ میدهد که منجر به استعداد تشنج میشود.
۲٫ صرع اکتسابی می تواند ناشی از آسیب های مغزی، عفونت ها، تومورها یا سکته های مغزی باشد که عملکرد طبیعی مغز را مختل می کند و باعث تشنج می شود، حتی در افرادی که استعداد ژنتیکی ندارند.
فرآیند تشخیصی صرع:
– **سابقه پزشکی:** فرآیند تشخیصی صرع معمولاً با یک تاریخچه پزشکی دقیق شروع می شود که در آن ارائه دهنده مراقبت های بهداشتی اطلاعاتی را در مورد علائم فرد، محرک های احتمالی، سابقه خانوادگی و هرگونه شرایط پزشکی قبلی جمع آوری می کند.
– **معاینه فیزیکی:** معاینه فیزیکی به ارزیابی سلامت کلی فرد کمک می کند و ممکن است شامل آزمایش های عصبی برای جستجوی علائم صرع باشد.
– **تست های تشخیصی:** تست های تشخیصی مختلف می توانند در تشخیص صرع کمک کنند، از جمله:
– **الکتروانسفالوگرام (EEG):** این تست فعالیت الکتریکی مغز را ثبت می کند و می تواند به شناسایی امواج غیرطبیعی مغز مرتبط با صرع کمک کند.
– **MRI (تصویربرداری رزونانس مغناطیسی):** اسکن MRI می تواند به تشخیص هر گونه ناهنجاری ساختاری در مغز که ممکن است باعث تشنج شود کمک کند.
گزینه های درمانی برای صرع:
– **داروها:** داروهای ضد تشنج اغلب اولین خط درمان صرع هستند و برای کنترل یا کاهش تشنج کار می کنند.
– **جراحی:** در مواردی که داروها موثر نیستند، ممکن است جراحی برای برداشتن ناحیه ای از مغز که باعث تشنج می شود در نظر گرفته شود.
– **تغییر سبک زندگی:** اصلاح سبک زندگی مانند خواب کافی، مدیریت استرس، اجتناب از محرک های تشنج و حفظ یک رژیم غذایی سالم نیز می تواند در مدیریت صرع نقش داشته باشد.
تاثیر بر زندگی روزمره:
– صرع می تواند تأثیر قابل توجهی بر زندگی روزمره فرد داشته باشد و جنبه های مختلفی از جمله:
– **اجتماعی:** انگ و تبعیض ممکن است بر تعاملات اجتماعی تأثیر بگذارد.
– **احساسی:** مقابله با غیرقابل پیش بینی بودن تشنج می تواند منجر به اضطراب و افسردگی شود.
– **روانی:** صرع می تواند بر عزت نفس و سلامت روان تأثیر بگذارد.
راهبردهای مدیریت صرع:
– مدیریت این بیماری شامل یک رویکرد چندگانه ای است که شامل موارد زیر می باشد:
– پیگیری های منظم پزشکی
– رعایت داروها
– گروه های حمایتی یا درمانی
– تدوین برنامه اقدام تشنجی
– تکنیک های مناسب مدیریت استرس
جهت های آینده:
– **تحقیقات فعلی:** تحقیقات در درمان صرع بر توسعه داروهای جدید، بهبود تکنیک های جراحی، کاوش در درمان های نورومدولاسیون و بررسی نقش ژنتیک در صرع متمرکز است.
– **اهمیت تحقیقات در حال انجام:** تحقیقات در حال انجام برای پیشرفت گزینه های درمانی، افزایش کیفیت زندگی برای افراد مبتلا به صرع و در نهایت یافتن درمانی برای این بیماری بسیار مهم است.